Ospa wietrzna. Jak się przed nią chronić? Jak leczyć? Czego nie robić w ospie.
W ostatnich miesiącach w przedszkolach jest ponownie wysyp chorych dzieci na ospę. Wystarczy, że pojawi się jeden maluch z krostkami w grupie, żeby ruszyła lawina zachorowań. Niestety trwa to najczęściej długimi tygodniami, gdyż okres wylęgania wirusa jest dość spory.
Na szczęście można uchronić swoje dziecko przed ospą. Jak to zrobić? Dowiesz się w drugiej części tego wpisu.
Na prośbę moich obserwatorek nagrałam pogadankę na temat ospy. Możesz ją obejrzeć na moim IGTV (kliknij TUTAJ). Jeśli jednak preferujesz tekst pisany, zapraszam do przeczytania poniższego artykułu.
Wpis o ospie powstał zgodnie z Waszą ulubioną formą, czyli Q&A – Wy pytacie, Ja odpowiadam.
Zapraszam 🙂
I. Ospa
Ospa wietrzna wywoływana jest przez wirusa Varicella-Zoster (VZV) i jest jedną z bardziej zakaźnych chorób wieku dziecięcego.
Ryzyko, że dziecko zachoruje po kontakcie z zakażonym (np. w przedszkolu) jest bardzo wysokie. Gdy ospę ma brat, siostra czy bliski przyjaciel, ryzyko sięga ponad 90%.
Ospa wietrzna jest bardzo często mylona z odrą. Są to jednak 2 różne choroby.
1. W jaki sposób i od kogo można się zarazić?
Do zakażenia dochodzi drogą kropelkową przez bezpośredni kontakt z chorym na ospę, rzadziej półpasiec. Zarazić się można tylko od drugiego człowieka lub przez łożysko (ciężarna może zainfekować swojego maluszka).
2. Jak bardzo ospa jest zaraźliwa?
Bardzo. Dziecko zaczyna zarażać już na 2 dni przed pojawieniem się wykwitów, kończy natomiast dopiero po przyschnięciu ostatniej zmiany (gdy powstanie strupek). Czas trwania to zwykle około 7 dni.
3. Po ilu dniach od kontaktu z chorym dzieckiem istnieje ryzyko zachorowania na ospę? Ile czasu wirus się wylęga?
Mówi się, że od 10 do 21 dni, choć zwykle jest to około 14 dni.
4. Jakie są pierwsze objawy ospy?
Na 1-2 dni przed pojawieniem się wykwitów (osutki) występują objawy grypopodobne, m.in.
- podwyższona temperatura lub gorączka,
- gorsze samopoczucie,
- rozbicie,
- ból głowy,
- bóle mięśni,
- zapalenie gardła,
- nieżyt nosa,
- słabszy apetyt.
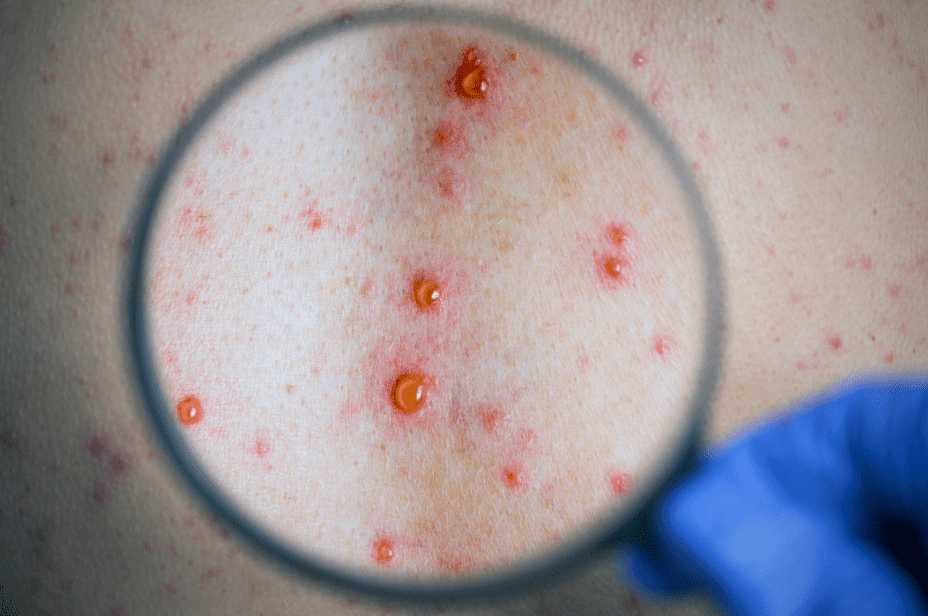
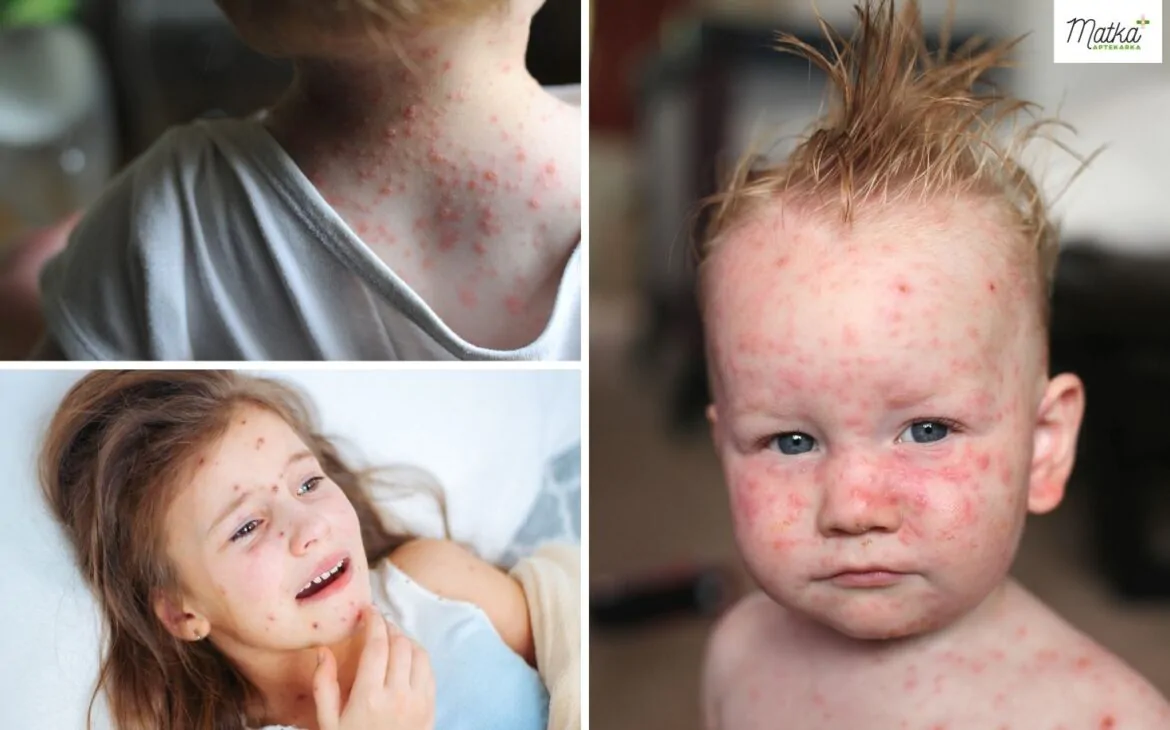
Następnie pojawiają się pojedyncze swędzące czerwone plamki, które przechodzą w grudki, a te z kolei w pęcherzyki z płynem (w płynie znajduje się wirus).
Po 2-3 dniach powstają krostki, które zasychają, a po 3-4 dniach tworzą się strupki. Gdy strupki same odpadną, to mogą powstać przebarwienia, które zwykle po niedługim czasie zanikają.
Trzeba pamiętać, że osutka pojawia się rzutami, co oznacza, że w jednym miejscu może już przysychać a w innym może powstawać dopiero czerwona plamka. Wykwity występują początkowo na tułowiu i skórze głowy (także we włosach), a następnie na kończynach.
Ospa może być skąpo objawowa z kilkunastoma wykwitami, ale może być także ich kilkaset.
Rzadko (10-20%) wykwity mogą pojawić się także w jamie ustnej na błonach śluzowych oraz na narządach rodnych.
5. Czy należy wykonywać jakiekolwiek badania potwierdzające, że to ospa?
Nie. Właściwie po samych wykwitach można stwierdzić chorobę. Nie ma potrzeby wykonywać dodatkowych badań.
6. Czy ospę trzeba leczyć? Jeśli tak to jak?
U dzieci poniżej 12 lat, które nie mają niedoborów odporności a przebieg ospy jest łagodny stosuje się tylko leczenie objawowe, czyli w razie:
- gorączki i bólu – PARACETAMOL
- świądu – DIMETYNDEN w żelu (Fenistil, Foxill) lub kroplach (Fenistil, od 2.m.ż.)
Leczenie przeciwwirusowe zalecane jest tylko w razie powikłań, w ciężkim przebiegu ospy oraz u osób z obniżoną odpornością. Lekiem I rzutu jest wówczas acyklowir.
7. Jak pielęgnować dziecko z ospą?
- Przede wszystkim dbaj o higienę, żeby uniknąć nadkażeń bakteryjnych skóry,
- Codzienna kąpiel lub prysznic,
- Do kąpieli można dodać kilka kryształków nadmanganianu potasu (tak aby uzyskać jasnoróżowy kolor wody),
- Czasem zaleca się po kąpieli dodatkowo odkażać zmiany np. przy pomocy sprayu z oktenidyną (Octenisept),
- Po wyjściu z kąpieli osuszaj delikatnie skórę, żeby nie uszkodzić wykwitów
8. Czy można w czasie ospy wychodzić na dwór?
Jeśli ospa przebiega łagodnie, jest niepowikłana, to dziecko nie musi leżeć w łóżku. Jeśli nie ma gorączki, dobrze się czuje, to w zasadzie po kilku dniach może zacząć wychodzić na dwór. Ale! aby nie narażać innych osób (zwłaszcza tych, które nie przechorowały ospy i nie są zaszczepione), należy przestrzegać kilku zasad:
- gdy mieszkacie w domu jednorodzinnym, dziecko może wychodzić do ogrodu,
- wychodźcie na niezbyt długo (0,5-1 h powinna wystarczyć),
- warto w tym czasie porządnie przewietrzyć dom,
- unikajcie wychodzenia wtedy, gdy są ciężkie warunki atmosferyczne (burza, ulewa, śnieżyca, duży mróz, wysoka temperatura),
- gdy mieszkacie w bloku, lepiej poczekać aż ostatni wykwit przyschnie,
- uważajcie na słońce, które może spowodować trwałe przebarwienia.
Uprzedzając pytania, nie ma dowodów na to, że „przeziębienie ospy wietrznej” powoduje rozwój powikłań, zatem wychodzenie na dwór w rozsądnych warunkach pogodowych i na niezbyt długo, nie powinno nikomu zaszkodzić.
9. Czego nie robić w ospie?
- Nie drapać wykwitów, gdyż może prowadzić to do nadkażeń bakteryjnych oraz powstawania trwałych blizn.
- Nie stosować pudrów i papek – powodują rozsiewanie zmian a także zwiększają ryzyko wtórnego zakażenia bakteryjnego.
10. Czy ospa party to dobry pomysł?
Absolutnie nie. Jest to narażanie dziecka na chorobę. Są lepsze sposoby na uodpornienie dziecka.
11. Jakie powikłania może spowodować ospa?
- Najczęściej występuje wtórne zakażenie bakteryjne zmian skórnych spowodowane gronkowcem lub paciorkowcem. Może dojść nawet do sepsy. Ryzyko powstania nadkażeń zwiększają:
- leki NLPZ (np. ibuprofen, kwas acetylosalicylowy),
- stosowanie pudrów i papek,
- brak higieny (np. zbyt rzadkie kąpiele w czasie choroby).
- Odwodnienie – zwłaszcza jak wykwity występują w jamie ustnej i dziecko nie chce jeść ani pić.
- Zapalenie płuc.
- Powikłania neurologiczne, m.in.:
- zapalenie móżdżku, mózgu, opon mózgowo-rdzeniowych,
- porażenie nerwów czaszkowych
- Inne:
- zapalenie mięśnia sercowego,
- małopłytkowość,
- zapalenie wątroby,
- problemy z widzeniem,
- zapalenie ucha środkowego,
- śmierć (zdarza się u noworodków i osób z niedoborami odporności)
12. Czy po przechorowaniu ospy uodparniamy się na wirusa i więcej nam on nie zagrozi?
I tak i nie. Po przechorowaniu uodparniamy się, jednak wirus pozostaje z nami na zawsze. Przechodzi on wstecznie nerwami czuciowymi do zwojów nerwowych przy kręgosłupie i czeka na niższą odporność, aby się ujawnić pod postacią półpaśćca.
Ekstremalnie rzadko zdarza się, że człowiek może zachorować na ospę więcej niż raz, gdyż istnieje 5 genotypów wirusa powodującego tę chorobę. Czysto teoretycznie może taka osoba zachorować nawet 5-krotnie na ospę (chorując za każdym razem na inny szczep ospy).
13. Czy rodzic może zarazić się ospą od dziecka?
Każdy dorosły w każdym wieku, który w dzieciństwie uniknął kontaktu z ospą wietrzną i nie był szczepiony, może zachorować na ospę.
14. Czy zachorowanie na ospę w ciąży jest groźne?
To zależy kiedy kobieta zachoruje.
- Jeśli do 20.t.c. występuje ryzyko:
- obumarcia płodu lub
- powstania zespołu wad wrodzonych (1-2% dzieci) – wady kończyn, głębokie blizny skórne, wady ośrodkowego układu nerwowego, problemy ze wzrokiem.
- Jeśli po 20.t.c. – brak objawów ospy wietrznej, ale we wczesnym niemowlęctwie może pojawić się półpasiec u dziecka.
- Wystąpienie wykwitów w czasie okołoporodowym (5 dni przed porodem – 2 dni po porodzie) może spowodować zachorowanie noworodka na ospę o bardzo ciężkim przebiegu – zapalenie płuc i zapalenie wątroby. Jeśli u noworodka nie zostanie włączone leczenie przeciwwirusowe istnieje wysokie ryzyko (do 30%) jego śmierci.
II. Szczepienie przeciw ospie
1. Jak ochronić dziecko przed zachorowaniem na ospę?
Najlepiej zaszczepić dziecko przeciw ospie. W Polsce dostępna jest jedna szczepionka (Varilrix), która zawiera żywe wirusy, choć osłabione (atenuowane) i zmodyfikowane w taki sposób, aby nie wywołać choroby, a jedynie stymulować odporność.
2. Jak wygląda szczepienie przeciw ospie? Ile dawek potrzeba?
Od 18 lutego 2010 roku w Polsce obowiązuje 2-dawkowy schemat szczepień przeciwko ospie wietrznej szczepionką Varilrix, która podawana jest w odstępie minimum 6 tygodni.
3. Jaka jest skuteczność szczepionki?
Po I dawce wynosi 65-67%, natomiast po drugiej ponad 95%.
4. Czy szczepionka chroni na całe życie?
Nie można tego stwierdzić w 100%, ponieważ minęło zbyt mało czasu. Jednak naukowcy są zgodni, że szczepionka działa długofalowo. Skąd to wiedzą? Pierwsze szczepionki przeciw ospie wietrznej zarejestrowano w Japonii i Korei w 1988 roku. W Stanach Zjednoczonych są powszechnie stosowane od 1995 roku, a w Kanadzie, Australii, Niemczech czy Hiszpanii od kilkunastu lat.
Z ponad 30-letniej obserwacji wynika, że:
- odporność nabyta po szczepieniu się utrzymuje,
- zachorowania nie przesunęły się na późniejszy wiek,
- u zaszczepionych nie zauważono wzrostu zachorowalności na półpasiec.
5. Czy szczepionka jest obowiązkowa?
Szczepionka nie jest obowiązkowa, jest jednak zalecana.
6. Czy szczepionka jest bezpłatna?
Jeśli chodzi o opłatę, to dla pewnej grupy osób jest ona bezpłatna.
Należą do nich dzieci:
- w wieku 12-36 miesięcy, które przebywają w żłobkach / klubikach dziecięcych (przed szczepieniem należy dostarczyć do przychodni zaświadczenie z placówki).
- poniżej 12. roku życia:
a) z upośledzeniem odporności o wysokim ryzyku ciężkiego przebiegu choroby,
b) z ostrą białaczką limfoblastyczną w okresie remisji,
c) zakażone HIV,
d) przed leczeniem immunosupresyjnym lub chemioterapią. - poniżej 12. roku życia z otoczenia osób określonych w pkt 2, które nie chorowały na ospę wietrzną.
- poniżej 12. roku życia, inne niż wymienione w pkt 2 i 3, przebywające w:
a) zakładach pielęgnacyjno-opiekuńczych,
b) rodzinnych domach dziecka,
c) zakładach opiekuńczo-leczniczych,
d) domach dla matek z małoletnimi dziećmi i kobiet w ciąży,
e) placówkach opiekuńczo-wychowawczych,
f) domach pomocy społecznej,
g) regionalnych placówkach opiekuńczo-terapeutycznych,
h) interwencyjnych ośrodkach preadopcyjnych.
Dla pozostałych osób szczepionka jest płatna. Cena waha się między 139,95 a 325,00 zł (źródło www.gdziepolek.pl).
7. W jakim wieku najlepiej podać szczepionkę na ospę?
Szczepionkę można podać już u niemowlęcia, które skończyło 9 miesięcy (w przypadku kontaktu z chorym na ospę). Jednak zaleca się szczepienie po roku.
Co do najlepszego czasu, to ospa jest chorobą wieku dziecięcego, więc najlepiej podać szczepionkę przed pójściem do żłobka / przedszkola, kiedy występuje największe ryzyko zachorowania.
Nie ma górnej granicy wieku.
8. Czy to prawda, że można się zaszczepić po kontakcie z chorym na ospę?
Jeżeli Twoje dziecko nie było szczepione przeciw ospie i miało kontakt z chorym, warto w ciągu 72 h podać mu szczepionkę (jedną dawkę). Możesz złagodzić w ten sposób przebieg choroby a nawet uchronić pociechę przed zachorowaniem.
9. Czy zaszczepiony może zachorować na ospę?
Może, gdyż szczepienie chroni w 95% (po dwóch dawkach szczepionki), co oznacza, że 1 dziecko na 20 mimo szczepienia zachoruje. Jednak przebieg w takim wypadku jest łagodny, tj. często bez gorączki i z niewielką liczbą wykwitów plamisto-grudkowych. Najczęściej z pominięciem etapu pęcherzyków z płynem.
10. Moje dziecko przechorowało ospę. Czy powinnam je także zaszczepić?
To zależy. Przechorowanie daje odporność na całe życie. Jeśli jednak masz wątpliwość czy dziecko przeszło ospę (bo była np. bardzo skąpo objawowa), warto je zaszczepić, gdyż przechorowanie nie jest przeciwwskazaniem do szczepienia.
11. Jaki trzeba zachować odstęp pomiędzy szczepieniem na ospę i na COVID?
„Każdą szczepionkę można podać w dowolnym czasie od szczepienia przeciw COVID-19. Nie ma konieczności zachowania jakiegokolwiek odstępu pomiędzy szczepieniami.”
12. Czy można szczepić dziecko przeciw ospie, gdy mama jest w ciąży?
Tak. Ryzyko przeniesienia wirusa pochodzącego ze szczepionki na inne osoby jest wyłącznie teoretyczne, dlatego zgodnie z zaleceniami można szczepić dzieci kobiet będących w ciąży.
13. Czy w ciąży lub podczas karmienia piersią można się szczepić?
Ponieważ szczepionka jest żywa, podawanie jej w ciąży jest przeciwwskazane.
Szczepienie w okresie karmienia piersią jest możliwe.
Zaleca się, aby przez miesiąc po szczepieniu kobieta nie zachodziła w ciążę.
14. Jakie są powikłania po szczepieniu?
Niepożądane odczyny poszczepienne występują rzadko i obejmują:
- obrzęk i zaczerwienie w miejscu podania szczepionki, ból
- stan podgorączkowy lub gorączkę,
- rozdrażnienie,
- brak łaknienia,
- zmęczenie,
- ból stawów,
- głowy,
- mięśni.
Sporadycznie mogą wystąpić na skórze pojedyncze grudki lub pęcherzyki.
Enjoy!
Ana
Bibliografia:
[1] https://www.mp.pl/szczepienia/artykuly/podrecznik/99866,ospa-wietrzna
[2] https://szczepienia.pzh.gov.pl/wp-content/uploads/2021/12/OSPA_infographic.pdf
[3] https://www.gov.pl/web/gis/dziecko-w-zlobku–szczepienia-obowiazkowe-i-zalecane
[4] https://szczepienia.pzh.gov.pl/faq/czy-mozliwe-jest-przeniesienie-szczepionkowego-wirusa-ospy-wietrznej-od-osoby-zaszczepionej-na-osobe-z-bliskiego-otoczenia-w-tym-kobiete-w-ciazy/
[5] https://szczepienia.pzh.gov.pl/faq/jaki-odstep-czasu-nalezy-zachowac-pomiedzy-podaniem-szczepionki-przeciw-covid-19-i-jakiejkolwiek-innej-szczepionki/
[6] https://pl.gsk.com/media/6200/varilrix-smpc-ws_463-19_12_2019.pdf
[7] https://www.mp.pl/pacjent/pediatria/lista/84181,ospa-wietrzna-u-nastolatkow-kiedy-mozna-wychodzic-z-domu

Farmaceutka, autorka bloga „Matka Aptekarka” oraz książki „Naturalna Odporność”.Ekspertka, która w przystępny sposób przekazuję wiedzę na temat właściwego stosowania i dawkowania leków i suplementów u dzieci, kobiet w ciąży oraz mam karmiących piersią. Przygotowuje popularne zestawienia, rankingi i porównania kosmetyków dla najmłodszych. Prywatnie szczęśliwa mama Antosi i Miśki.